HEMATOLOGIA PEDIÁTRICA
As características da hematologia pediátrica diferem significativamente das dos adultos, e compreender essas diferenças é essencial para o diagnóstico e tratamento adequados de condições hematológicas pediátricas.
Após o nascimento, ocorrem mudanças drásticas no sangue e na medula óssea do recém-nascido, especialmente nas primeiras horas e dias de vida, com flutuações rápidas nos níveis de todos os componentes hematológicos.
Nos primeiros dias, muitos parâmetros hematológicos, como a concentração de hemoglobina, o volume de células (hematócrito), a contagem de reticulócitos e os índices de células vermelhas, atingem níveis elevados, mas logo começam a diminuir. Um dos fatores responsáveis por essa queda é a redução da concentração de eritropoietina, um hormônio que estimula a produção de células vermelhas. Além disso, ocorre uma hemólise transitória, ou seja, a destruição de células vermelhas, que é especialmente se acentua nas primeiras semanas de vida.
O recém-nascido representa o ápice de uma série de eventos que começaram com a concepção e se estenderam pela implantação e organogênese. Durante o desenvolvimento intrauterino, o embrião e o feto necessitam de células vermelhas para transportar o oxigênio fornecido pela mãe, o que é essencial para o crescimento e o desenvolvimento. O nascimento provoca mudanças radicais na circulação e na oxigenação, afetando diretamente a hematopoiese, à medida que o recém-nascido faz a transição para uma vida biológica independente.
Os valores na hematologia pediátrica neonatal são influenciados por diversos fatores, como a idade gestacional do bebê, a quantidade de horas decorridas após o parto, a presença de doenças e o nível de suporte clínico recebido. Outras variáveis importantes incluem o local da coleta de sangue e a técnica utilizada (punção capilar e venosa, com ou sem aquecimento da extremidade), o momento da coleta, e condições durante o parto e no manuseio dos vasos umbilicais.
A presença de hemoglobina fetal (Hb F), bilirrubina e lipídios no sangue do recém-nascido também pode interferir nos resultados dos exames laboratoriais. Por isso, como em qualquer teste laboratorial, cada laboratório deve estabelecer intervalos de referência próprios, baseados em seus métodos, instrumentos e população atendida.
A concentração de hemoglobina varia drasticamente nas semanas e meses que seguem o nascimento, refletindo as mudanças fisiológicas em curso. A síntese de hemoglobina passa por um processo evolutivo, com diferentes tipos de hemoglobinas sendo produzidos em momentos distintos: hemoglobinas embrionárias, fetais e, finalmente, adultas. Ao nascer, aproximadamente 70% a 80% da hemoglobina do bebê é Hb F (hemoglobina fetal).
O hematócrito médio ao nascer, é de aproximadamente 53%, com variações entre 48% e 68%. Recém-nascidos com hematócritos elevados, especialmente valores acima de 65%, podem apresentar hiperviscosidade do sangue, o que pode prejudicar a produção de um esfregaço sanguíneo periférico de boa qualidade. Nas primeiras 48 horas de vida, o hematócrito normalmente aumenta em cerca de 5%, seguido por uma diminuição lenta e linear, chegando a 46%-62% nas duas primeiras semanas de vida e a 32%-51% entre o segundo e o quarto mês.
Os valores hematológicos de adultos, cerca de 47% em homens e 42% em mulheres, são alcançados apenas na adolescência. Em bebês prematuros, especialmente os de muito baixo peso ao nascer, a anemia ao nascimento é comum, e muitos necessitam de transfusões de sangue ou injeções de eritropoietina, ou ambos, para corrigir a deficiência.
A morfologia dos eritrócitos também passa por mudanças significativas. Nos recém-nascidos, os eritrócitos geralmente são macrocíticos, mas gradualmente assumem uma morfologia normocítica e normocrômica ao longo do tempo, e posteriormente microcíticos na fase de criança. eritroblastos ortocromáticos são frequentemente observados em bebês recém nascidos no primeiro dia de vida, mas tendem a desaparecer dentro de 3 a 5 dias.
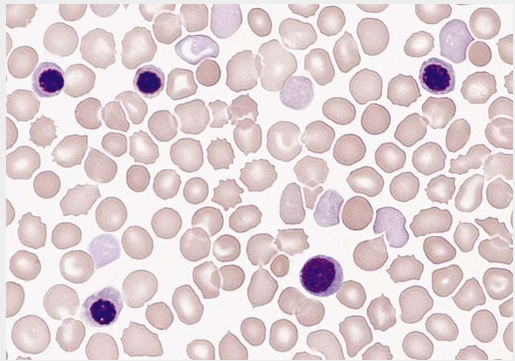
Esfregaço de sangue periférico de um recém-nascido prematuro mostrando um linfócito normal, quatro hemácias nucleadas e policromasia
Nos bebês prematuros, a policromasia (reticulócitos) podem persistir por mais de uma semana. Em um bebê saudável, o número médio de reticulócitos varia de 3 a 10 por cada 100 leucócitos, enquanto em bebês prematuros esse número pode chegar a 25 reticulócitos por 100 leucócitos. A presença prolongada de reticulócitos, além de 5 dias, pode indicar hemólise, estresse hipóxico ou infecção aguda.
Além dessas características, os eritrócitos dos recém-nascidos apresentam outras diferenças morfológicas, como a presença de equinócitos e esferócitos. Isso pode contribuir para uma variação mais ou menos acentuada no RDW, geralmente ocorre nos primeiros 30 dias de vida, variando entre 14,2% e 17,8%. Esse número tende a ser ainda maior em bebês prematuros.
A contagem de leucócitos em recém-nascidos saudáveis pode variar entre 10.000 a 26.000 por mm³ (PNCQ 2020). O sistema hemostático em bebês e crianças também é significativamente diferente daquele em adultos. Os fatores de coagulação dependentes de vitamina K (fatores II, VII, IX e X) estão em torno de 30% dos níveis adultos ao nascimento e atingem os valores de adultos entre 2 e 6 meses de vida. Outros fatores, como o fator XI, o fator XII, a pré-calicreína e o cininogênio de alto peso molecular, variam entre 35% e 55% dos níveis adultos ao nascimento, alcançando valores normais após 4 a 6 meses.
Em suma, a hematopoiese fetal ocorre principalmente no fígado, mas após o nascimento e ao longo da vida, essa função passa a ser desempenhada pela medula óssea. Em bebês e crianças em crescimento, a produção de células sanguíneas ocorre em todos os ossos do corpo.
O próximo passo de todo analista que deseja ter mais segurança na bancada
Todo analista que busca se destacar e se tornar um profissional mais atualizado, capacitado e qualificado para o mercado de trabalho precisa considerar uma pós-graduação.
Um profissional com especialização é valorizado na área laboratorial; esse é um fato inegável.
Unimos o útil ao agradável ao desenvolver uma pós-graduação em Hematologia Laboratorial e Clínica.
Para aqueles que procuram a comodidade de uma pós-graduação 100% online e ao vivo, sem abrir mão da excelência no ensino, temos a solução ideal.
Nossa metodologia combina teoria e prática da rotina laboratorial, garantindo um aprendizado efetivo.
Contamos com um corpo docente altamente qualificado, com os melhores professores do Brasil, referências em suas áreas de atuação.
No Instituto Nacional de Medicina Laboratorial, temos apenas um objetivo: mais do que ensinar, vamos tornar VOCÊ uma referência.
Toque no botão abaixo e conheça a pós-graduação em Hematologia Laboratorial e Clínica.
QUERO CONHECER TODOS OS DETALHES DA PÓS-GRADUAÇÃO
Referências
Naoum, Flávio Augusto – Doenças que alteram os exames hematológicos / 2. ed. Rio de Janeiro: Atheneu, 2017
BORQUE, Juan Ramis. Interpretação do hemograma pediátrico. 2013.
Esan AJ. Diferenças hematológicas em recém-nascidos e envelhecimento: um estudo de revisão.. Hematol Transfus Int J. 2016;. Disponível em: https://medcraveonline.com/HTIJ/HTIJ-03-00067.php
PNCQ. Valores de referência hematológicos para adultos e crianças. Disponível em: <https://pncq.org.br/wp-content/uploads/2021/04/VRH2020.pdf>. Acesso em 16-10-2024.

0 Comentários